診療内容/診療実績
大阪大学呼吸器外科における臨床の特徴
(1)低侵襲手術 (胸腔鏡下手術、ロボット支援下手術)
当科では、早期肺癌・転移性肺腫瘍・重症筋無力症・縦隔腫瘍を対象に、胸腔鏡下低侵襲手術を積極的に施行しています。また、2018年4月より保険適応となった肺癌・縦隔腫瘍に対するロボット支援手術を実施しています。現在、当科では2種類の手術支援ロボット(da Vinci, Hinotori)を使用し手術を行っております。2019年4月からは、単孔式胸腔鏡下手術(肺葉切除)も行っており、より低侵襲な医療の提供を目指しております。
(2)拡大手術
呼吸器センター(呼吸器内科と共通病棟)で最新の集学的治療を行っています。また心臓血管外科をはじめとする他の外科領域と共同で手術を行うことが可能で、進行悪性腫瘍に対して積極的に切除を行っています。
(3)肺移植
当科は、国内でも数少ない肺移植実施認定施設として、長年にわたり肺移植医療に携わってきました。脳死肺移植、生体肺移植、心肺同時移植など多岐にわたる移植形式に対応してきた実績を積み上げてきました。これまで培ってきた豊富な経験と実績に加え、各専門科との緊密なチーム医療体制を通じて、術前評価から術後管理まで一貫した質の高い医療を提供しています。移植が必要な重症肺疾患の患者さんに対しても、希望をつなぐ治療選択肢として責任ある医療を担ってまいります。
(4)最新の周術期管理 (手術前後の管理)
呼吸器センターにおいて、呼吸器内科・理学療法士・薬剤師・看護師とのチーム医療を実現し、最新の医療機器・知識を用いた周術期管理を行っています。
肺癌、転移性肺腫瘍
毎週開催される呼吸器内科・放射線科胸部グループとの合同カンファレンスで診断・治療方針を決定します。画像診断・手術・抗癌剤治療・放射線治療のエキスパートが検討することにより、個々の患者に最適の医療を提供します。
肺癌診療
日本では年間に約37万人ががんで亡くなっていますが、その中でも肺癌は最多の死因であり、毎年7万人以上が肺癌で命を落としています。高齢化に伴い患者数は依然として増加傾向にあります。肺癌は、顕微鏡での組織像によって大きく2つのタイプに分けられます。
①非小細胞肺癌
さらに「腺癌」「扁平上皮癌」「大細胞癌」などに分類されます。肺癌の約60%を占める腺癌は、肺の奥にできやすく、発見が遅れがちです。近年、EGFR遺伝子変異やALK融合遺伝子などの異常が明らかになり、個別化された薬物治療(分子標的薬)が進んでいます。また、扁平上皮がんは肺の中枢に発生することが多く、喫煙者に多くみられます。近年、喫煙率の低下に伴いその割合は減少傾向にあります。
②小細胞肺がん(SCLC)
比較的まれですが、進行が速く、喫煙との関連が強いがんです。主に抗がん剤や放射線治療が中心になります。
治療法はがんの進行度(ステージ)に応じて選ばれます。進行度は、「がんの大きさと広がり(T)」「リンパ節への転移(N)」「遠隔転移の有無(M)」の3つの要素(TNM分類)で評価され、ステージⅠ〜Ⅳ期に分類されます。
Ⅰ〜Ⅱ期:手術が治療の中心であり、胸腔鏡(カメラ)を使った低侵襲手術も一般的になっています。術後には再発を防ぐために抗がん剤治療(術後補助化学療法)が行われることがあります。
ⅢA〜ⅢB期:抗がん剤と放射線治療の併用が標準的です。一部の症例では術前治療後に手術を行う集学的治療も検討されます。
Ⅳ期:全身にがんが広がっている状態であり、薬物療法が中心となります。最近では、免疫チェックポイント阻害薬(免疫療法)やがんの遺伝子情報に基づく個別化治療が広く用いられるようになり、治療の選択肢が大きく広がっています。
肺がんの診療は日々進歩しており、患者さん一人ひとりに最適な治療を提供する「個別化医療」がますます重要になっています。当院では、外科・内科・放射線科が連携し、患者さんの状況に合わせた最善の治療戦略をご提案いたします。

術前併存症の管理
当科は、大学病院という性質上、多くの術前併存症を持つ患者さんの肺癌手術を行っています。当科の2007-2014年の8年間の肺癌の手術は、694人に対して行われました。この内、術前併存症は多い順に高血圧220人(32%)、他癌の既往187人(27%)、COPD163人(23%)、糖尿病111人(16%)、慢性腎疾患58人(8%)、動脈硬化性疾患(大動脈瘤・閉鎖性血管硬化症・頸動脈狭窄)57人(8%)、間質性肺炎(画像上疑うものを含む)47人(7%)、冠動脈疾患46人(7%)、脳血管障害43人(6%)、肝疾患36人(5%)、心不全の既往18人(3%)、大動脈弁疾患17人(2%)、僧帽弁疾患12人(2%)、ステロイド・免疫抑制剤投与11人(2%)でした。
当院ではこの様な併存症を持った患者さんの治療経験が豊富であり、各科と連携して、大学病院として最新の医療を提供することができます。
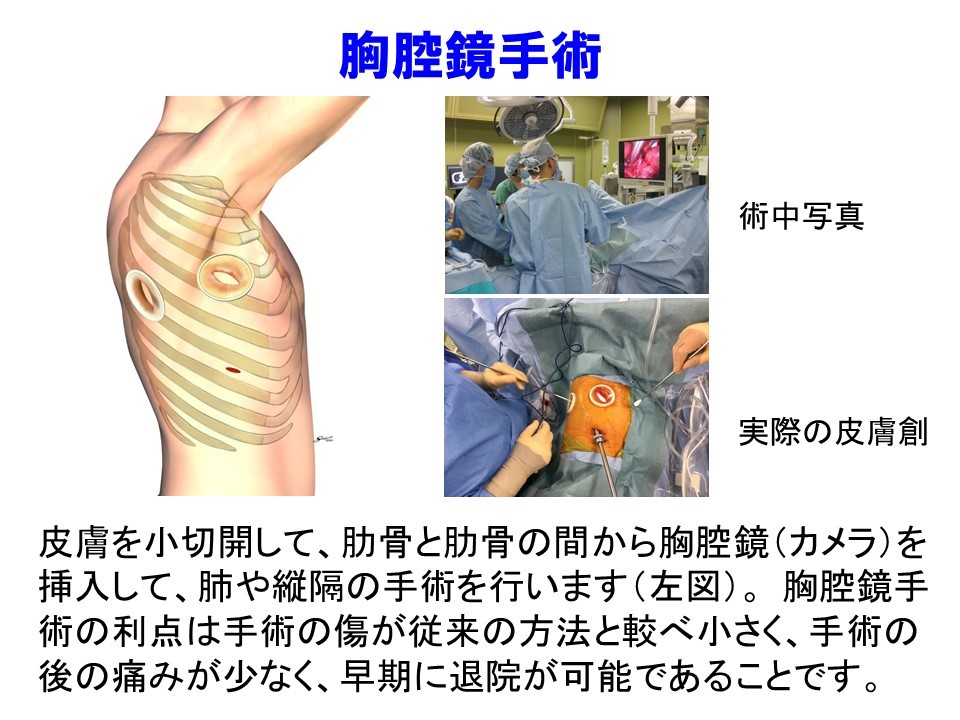
胸腔鏡下低侵襲手術
当科では、I期肺癌(リンパ節転移がない肺癌)や転移性肺腫瘍を対象に、胸腔鏡下低侵襲手術を施行しています。手術室に、高解像度モニターと”high-vision”内視鏡システム、さらに外科手術用3D内視鏡システムが導入されており、熟練した麻酔科医による左右分離換気下に行う完全胸腔鏡下肺切除術を第一選択とし、肺葉切除・肺区域切除・肺楔状切除を施行しています。リンパ節郭清も鏡視下の拡大された良好な視野で確実に行います。癌に対する肺葉切除・肺区域切除のうち、完全胸腔鏡下肺切除術は約80%です。皮膚切開は、前方腋窩に3-4cm、中腋窩線に1cm、肩甲骨下縁に1-2cmの3か所で、金属製開胸器を使用しないことで、従来の手術に比べ術後疼痛の軽減と早期離床に成功しました。
また肺癌に対して、症例に応じて、より低侵襲ロボット支援手術を行っています。
近年、CT検診の普及やCT解像度の向上で早期肺癌の発見例が増えています。肺癌に対する標準術式は肺葉切除+縦隔リンパ節郭清ですが、当科では画像診断を中心とした臨床病理学的因子を十分に評価した上で、根治性を担保した肺機能温存を目的とした肺区域切除といった縮小手術を積極的に行っています。肺は再生しない臓器ですので、できるだけ少なく肺を切除する術式の個別化を進めています。
多様な併存症を持つ患者さんにも対応した肺がん治療
当科では、大学病院としての特性を活かし、高血圧や糖尿病、COPD(慢性閉塞性肺疾患)などの内科的疾患や、心臓・腎臓・血管の病気、さらには他のがんを経験された方など、多様な併存症をお持ちの患者さんの肺がん手術にも多数の実績があります。
こうした患者さんに対しても、各診療科と密に連携しながら、安全かつ最適な治療を提供できる体制を整えています。
患者さん一人ひとりの全身状態を的確に評価し、リスクを最小限に抑えた治療計画を立てることで、併存疾患を持つ方にも安心して手術を受けていただける環境を整えています。
進行肺癌に対する拡大手術
肺門部肺癌や局所進行癌に対しては、癌の根治性を重視し開胸手術を行います。肺癌の治療は、切除により根治できる一部の早期癌を除き集学的治療multimodality therapyが原則ですので、抗癌剤治療・放射線治療を組み合わせて治療を行います。
当院呼吸器センター(→呼吸器センターの詳細はこちら)において、呼吸器内科と共通病棟で診療を行っており、このような集学的治療をスムーズに行うことができます。
また、心臓血管外科をはじめとする大阪大学外科学講座内(→外科学講座HPはこちら)での連携によって、一般病院では切除が困難な肺癌の切除を積極的に行っています。
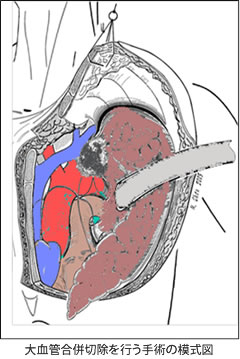
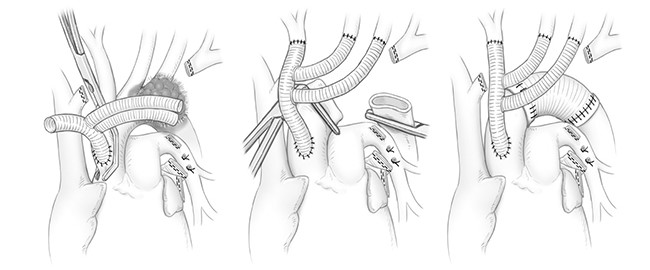
進行肺癌に対する新たな大動脈合併切除方法を図式化
(Shintani et al. Ann Thorac Surg. 2018 より引用)
転移性肺腫瘍に対する肺切除術
転移性肺腫瘍には様々な原発腫瘍がありますが、他臓器に転移がないか、あるいは制御可能であることを確認し、肺機能と生活の質QOL(Quality of Life)の温存に注意しつつ、切除適応と術式の決定を行っています。近年、分子標的薬の開発や癌薬物療法の進歩に伴い、転移性肺腫瘍の切除という遠隔転移に対する局所療法の意義が再認識されてきています。当院では転移性肺腫瘍に対し豊富な治療経験を持ち、安定した手術成績を示しています。
縦隔腫瘍
当院ではこれまでに国内で最も多くの胸腺腫瘍手術を行ってきました。教室として胸腺腫に関する系統的な基礎研究の成果を臨床応用し、多くの論文・学会報告をして参りました。1981年に教室の正岡昭がCancerに発表した「胸腺腫の正岡分類」は、30年を経た現在も臨床病期分類として国際標準です。
胸腺腫は癌に比べて低悪性度であり、胸膜播種再発に対して積極的に切除を行うことにより長期生存が得られることもあります。手術のみならず、化学療法や放射線治療も含めて可能な限りの治療を行います。進行胸腺癌に対しては、術前に放射線化学療法を行った上で拡大手術を行っています。心臓血管外科との連携により、心大血管を合併切除することで、完全切除をめざします。
胸腺腫に対する手術でも完全胸腔鏡下摘出術を第一選択としています。しかし、腫瘍径が5cmを超える大きい腫瘍や、周囲臓器への浸潤が疑われる症例では、根治性と安全性を担保するために開胸摘出術(おもに正中切開)を躊躇しません。良性縦隔腫瘍(奇形腫、胸腺嚢胞、気管支嚢胞、神経原生腫瘍など)に対しても完全胸腔鏡下摘出術を第一選択とし低侵襲手術を遂行します。縦隔腫瘍に対する胸腔鏡下摘出術では、二酸化炭素CO2を胸の中に送気することで人工気胸下に視野を得てポート(孔)を作成し、腫瘍摘出術または胸腺胸腺腫瘍摘出術を施行しています。CO2を用いることで、より小さな傷で低侵襲に手術を実施することができます。
症例に応じて、より侵襲的なロボット視線手術を積極的に取り入れております。
重症筋無力症と胸腺摘出術
重症筋無力症は神経筋伝達物質であるアセチルコリンの受容体に対する自己抗体が作られることにより発症する自己免疫疾患です。本疾患の治療法のひとつに胸腺摘出術があります。胸腺腫の合併、60歳以下で全身症状を伴う、抗アセチルコリン抗体陽性例などはよい手術適応となります。教室の正岡昭は1981年に胸腺周囲脂肪組織も含めて広範に胸腺を摘除する「拡大胸腺摘出術」を提唱し、現在の標準術式となっています。胸腺摘出術の効果は術後3か月~1年以上をかけて徐々に出てきます。
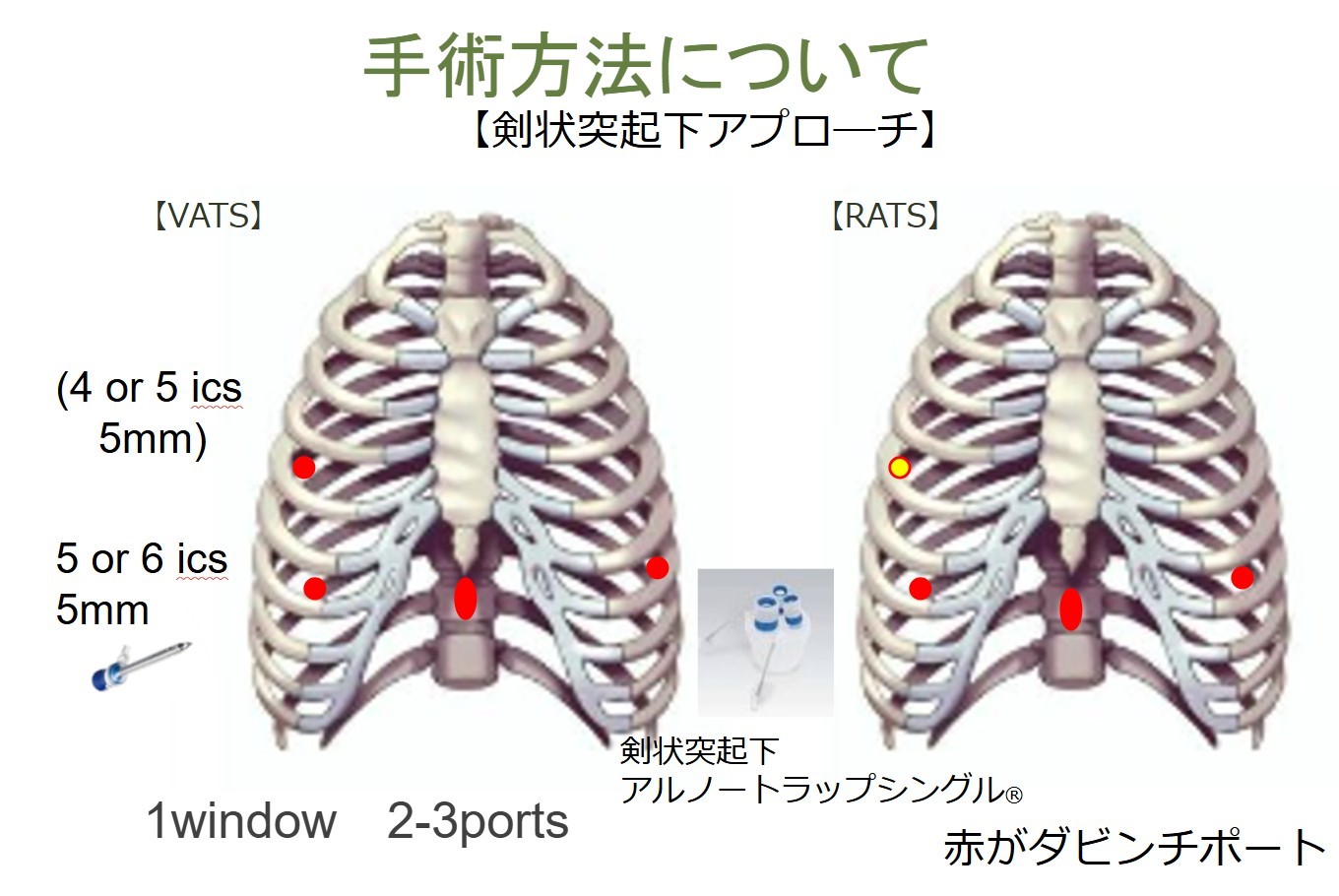
近年は、より低侵襲で、美容面を配慮した胸腔鏡下拡大胸腺摘出術を行っています。重症筋無力症の治療効果を十分得るためには胸腺周囲組織も含めた拡大胸腺摘出が必要で、当科では剣状突起下胸腔鏡アプローチ(図1)を採用しています。従来の胸骨正中切開に比べて、美容上のメリットだけでなく術後のクリーゼの発症も少なく、呼吸管理などの点でも優れていると考えています。
現在ではCO2を胸の中に送気することで人工気胸下に視野を得て、剣状突起下に20㎜大の創部をおき、両側肋間10㎜のポート(孔)を作成し拡大胸腺摘出術を施行しています。CO2を用いることで、より小さな傷で低侵襲に手術を実施することができます。また、重症筋無力症に対するロボット支援下拡大胸腺摘出術も保険適応となり実施しています。
手術成績は1年後に症状が消失する割合が40%、症状が改善する割合が40%で、合計すると約80%以上に手術の効果が認められています。しかし、約10%の症例で胸腺摘出術が奏効しない難治性症例が存在し、神経内科と連携し、新たな治療薬を用いた治療を積極的に取り入れています。
ロボット支援手術
手術支援ロボット「ダヴィンチ(da Vinci Surgical System)」は、術者が操作するサージョンコンソール、手術を実施するペイシャントカート、画像処理を担うビジョンカートの3つで構成されています。執刀医は3D画像を見ながらコンソールを操作し、遠隔で手術を行います。ペイシャントカートには関節をもつ鉗子が搭載され、術者の動きを精密に反映するスケーリング機能や手ぶれ補正機能も備えています。1〜2cmの小さな切開から内視鏡カメラとロボットアームを挿入し、体内での細やかな操作が可能になります。ロボットが自動で手術を行うのではなく、術者が自ら操縦して行うものです。

da Vinci 用手術室
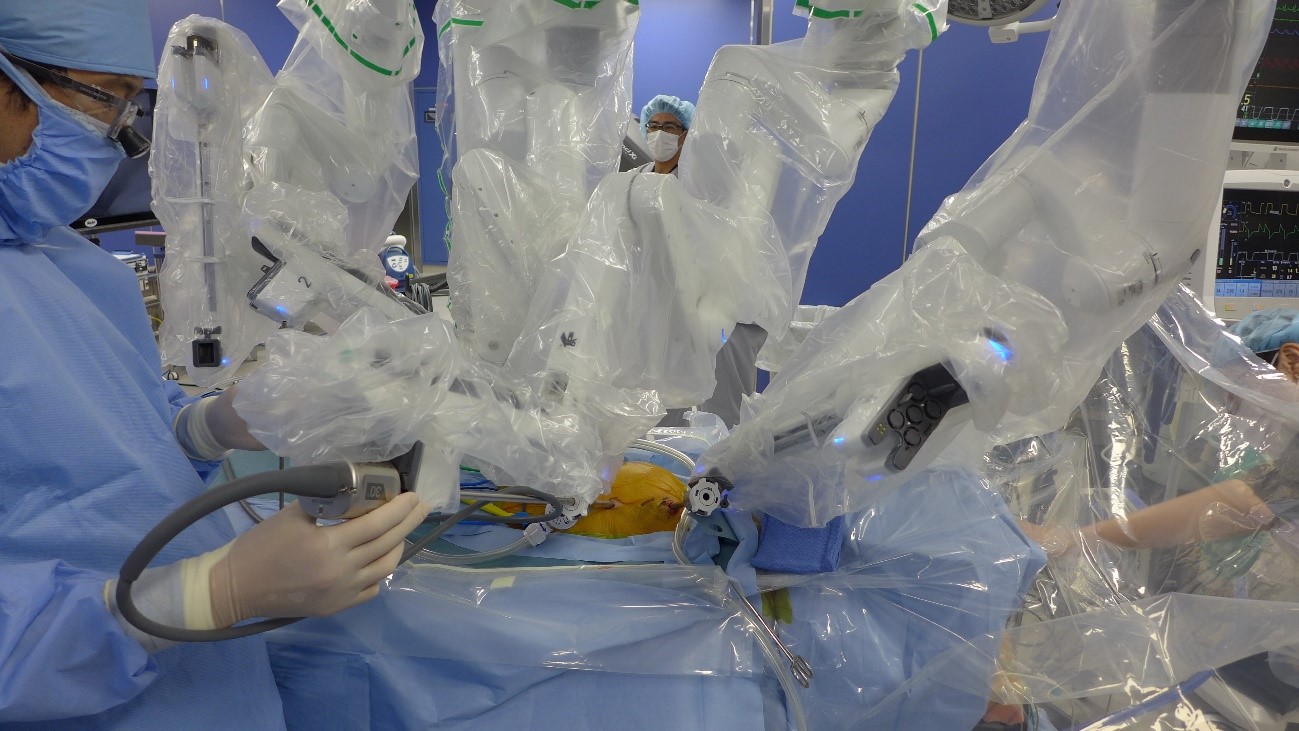
da Vinci Xiサージカルシステムの手術
縦隔腫瘍に対するロボット支援手術
縦隔腫瘍はロボット支援手術のよい適応です。特に胸腺腫を代表とした前縦隔腫瘍はアプローチの難しい部位に存在しているため、通常の胸腔鏡手術よりもロボット支援手術の方が容易に手術可能な場合もあります。
大阪大学呼吸器外科では、縦隔腫瘍を対象としたロボット支援手術を含む胸腔鏡下手術の経験が豊富であり、縦隔腫瘍に対するロボット支援手術を保険診療で行う施設の要件を満たしていることから、2018年4月より縦隔悪性腫瘍または縦隔良性腫瘍に対するロボット支援手術を開始いたしました。
手術は、全身麻酔にて、仰臥位または半側臥位で、片側(病変の位置や切除量によっては両側)の胸壁からアプローチします。通常4か所の孔から、ポートと呼ばれる器具を挿入し、ロボットのカメラやアームを挿入します。二酸化炭素CO2を胸腔へ送気して、肺や周囲臓器を適度に圧排することで、良好な術野を展開します。患者さんの横には助手の外科医が孔から、体内の操作をサポートします。術者は、患者さんから離れた位置で、サージョンコンソールを通して、ロボットを操作します。腫瘍が切除されれば、袋に入れて体外へ摘出します。その際に腫瘍の大きさに応じて、創を大きくすることがあります。
肺癌に対するロボット支援手術
阪大学呼吸器外科では、主に臨床病期I期の肺がんの切除は胸腔鏡で行っています。したがって、同様の病期の肺がんの患者さんはロボット支援手術のよい適応と考えています。大阪大学呼吸器外科では2018年12月より肺がんに対するロボット支援手術が保険診療で可能になりました。
手術は、全身麻酔にて、側臥位で、片側の胸壁からアプローチします。通常4~5か所の孔から、ポートを挿入し、ロボットのカメラやアームを挿入します。二酸化炭素を胸腔へ送気して術野を展開します。患者さんの横には助手の外科医が孔から体内の操作をサポートしています。縦隔腫瘍手術と同様に、術者は患者さんから離れた位置で、ロボットを操作します。腫瘍が切除されれば、袋に入れて体外へ摘出します。関節をもつ鉗子の精細な動きによって、血管剥離やリンパ節郭清において、ロボット支援のメリットが大きいと言われています。
単孔式胸腔鏡手術
当科の従来の胸腔鏡下肺切除術は3か所の孔を用いて行っております。より患者さんへの負担が少なくなる低侵襲手術として、ロボット支援下手術を導入しています。そしてそれに加えて2019年4月から単孔式胸腔鏡手術(Uniportal video assisted thoracoscopic surgery)による肺葉切除術を開始いたしました。部分切除術、膿胸手術、生検手術などでは今までも単孔式で行っておりましたが、この度、肺葉切除術に適応を拡大いたしました。単孔式胸腔鏡下肺葉切除術は2010年にDr. Diego Gonzalez Rivasにより初めて報告された新しい手術方法ですが、ヨーロッパや中国で急速に普及しています。単孔式胸腔鏡手術は日本でもまだ施行している施設は少ないものの、“究極の低侵襲手術”として徐々に増えてきています。
側胸部に3-5㎝の1か所の孔を開けて行います(図)が、胸腔内での操作は従来の胸腔鏡手術とほとんど同様に行うことができます。専用の手術器械と高度な技術を要しますが、従来の胸腔鏡手術に習熟していれば安全に施行出来る手術です。3-5㎝程度の創が側胸部に残るだけであまり目立たず、術後肋間神経痛も少ないといわれています。
当科における現時点での単孔式肺葉切除や区域切除の適応疾患は、悪性疾患ではstage0や1Aの早期の肺癌、小型の転移性肺腫瘍、良性疾患では良性腫瘍、炎症性疾患などとなります。
疾患や病気の進行度によっては従来の胸腔鏡手術や開胸手術が望ましい場合があります。
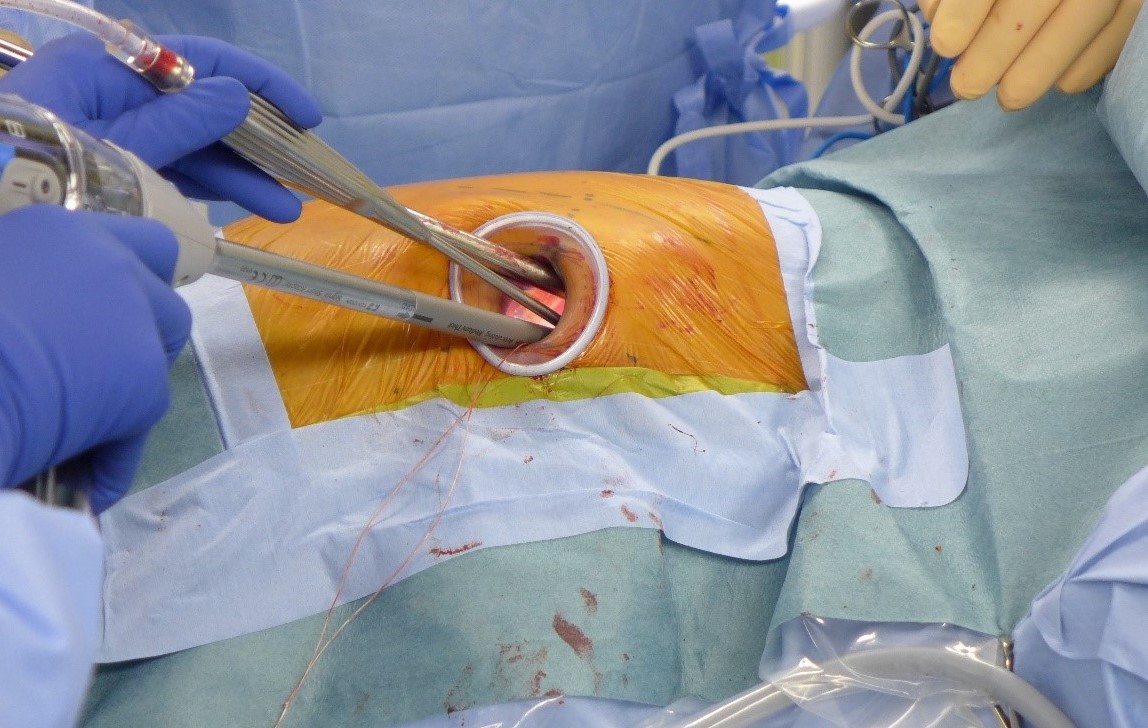
Cone Beam CTを用いた術中腫瘍マーキング
近年、CT技術の進歩により、非常に小さな肺の影(微小な腫瘍や「すりガラス状陰影」と呼ばれる淡い影)も見つけやすくなっています。これらは初期の肺がんであることが多く、体への負担が少ない「部分切除」や「区域切除」といった縮小手術で治療できる可能性があります。
しかし、これらの小さな病変は手術中に見た目で場所を特定するのが難しいことがあります。そのため、病変の位置がわからず、やむを得ず大きな切開を伴う開胸手術に切り替えたり、本来よりも広い範囲を切除しなければならないケースもあります。
従来は、手術の前に体の外から針などでマーキングを行っていましたが、この方法には空気塞栓などの重大な合併症や、位置のずれといったリスクがありました。そこで当科では、Cone Beam CT(コーンビームCT)という装置を使い、手術中にリアルタイムで腫瘍の位置を正確に確認しながら、安全にマーキングと切除を行う方法を取り入れています。この方法により、事前の追加処置を行うことなく、体への負担を抑えた確実な手術が可能になります。
患者さんの安全と精度の高い手術のために、最新の技術を積極的に活用しています。
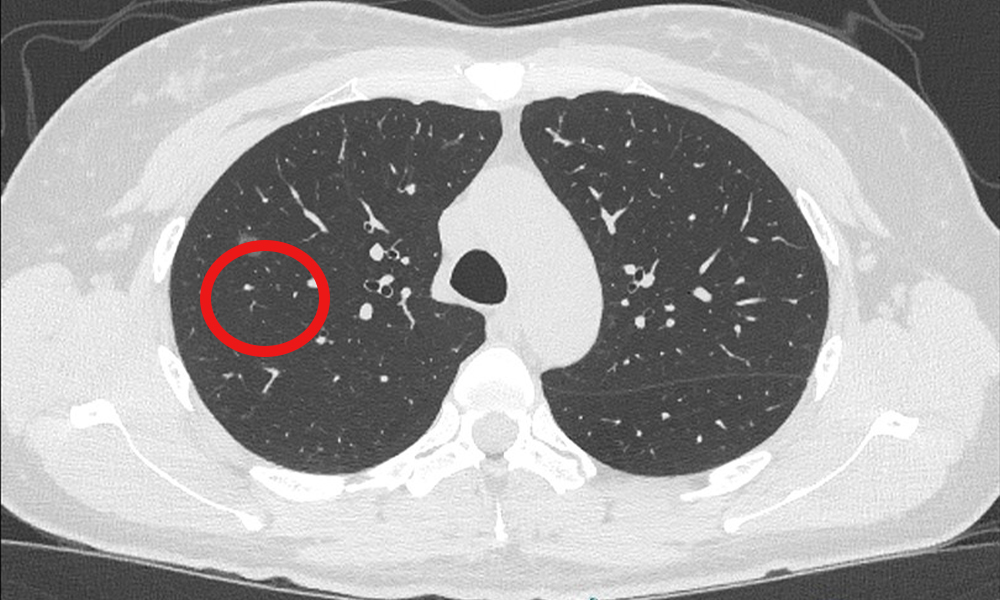
小型肺癌
cone beam CT
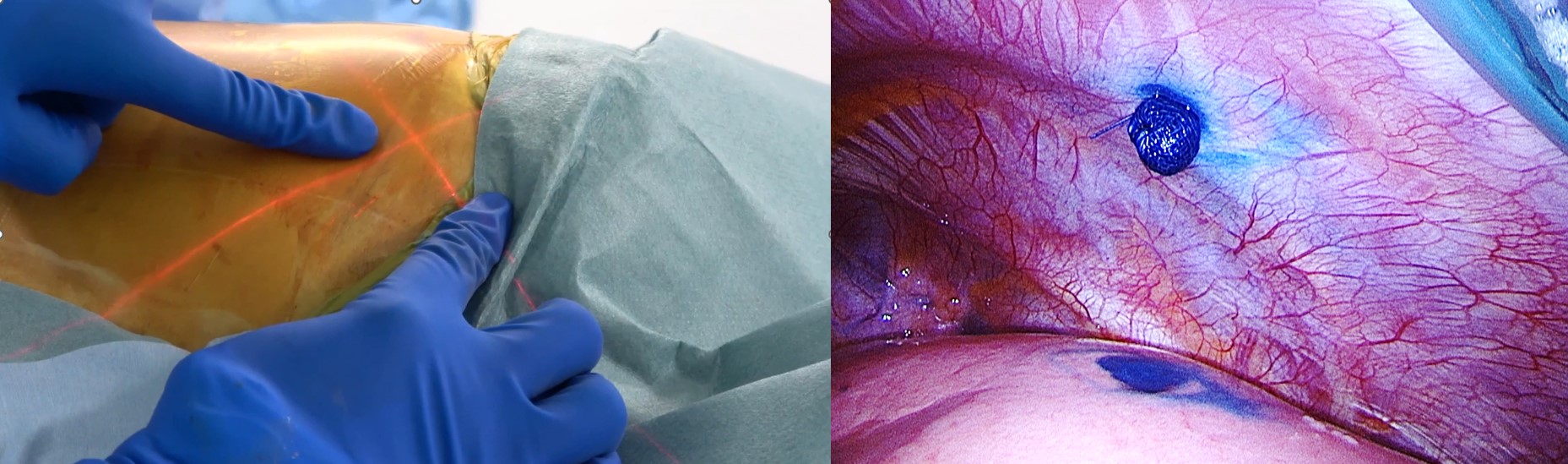
腫瘍の位置をCBCTでレーザーガイドにマーク
胸膜中皮腫
肺などの臓器や胸壁の内側は、胸膜と呼ばれる膜に包まれています。この薄い膜には中皮(ちゅうひ)細胞が並んでいます。中皮細胞から発生する悪性腫瘍を悪性胸膜中皮腫と呼びます。この病気はほとんどがアスベスト(石綿)を吸ったことにより発生します。仕事でアスベスト吸入した方だけでなく、アスベスト関連の工場周辺の住民にも発生しています。アスベストを吸ってから中皮腫が発生するまでの期間はとても長く、数十年が経ってから発生します。
悪性胸膜中皮腫では、進行具合によって治療方針を決めます。手術で完全に取りきれる場合には手術を選択します。片肺を含めて片方の胸の中の胸膜をすべて切除する手術や、肺を残しながら胸膜をすべて切除する手術が行われていますが、大きな手術であるため、年齢や健康状態などによっては手術に耐えられない場合があります。当院は、胸膜をすべて切除する胸膜切除/肺剥皮術(pleurectomy/decortication:P/D)の実施可能施設に認定されています。その他、抗癌剤や放射線療法を選択しますが効果は十分とは言えず、悪性胸膜中皮腫の予後は非常に厳しいのが現状です。
気胸
自然気胸は若年男性に多く、肺嚢胞が破裂し発症します。安静や胸腔ドレナージで治療されますが、再発率が非常に高く、CTで肺嚢胞が確認されれば胸腔鏡下肺嚢胞切除術の適応となります。小さな肺嚢胞では切除せずに、縫い縮めたり(縫縮)やレーザーによる焼灼処置で対応することもあります。いずれにしても、高解像度モニターと”high-vision”内視鏡システムを用いて、5mm-1cmの小さな創2-3か所で安全に手術が可能です。胸腔鏡手術後の再発率は3%です。
一方、広い範囲に肺嚢胞が認める場合や高度な肺気腫のある高齢者の気胸は難治性であり、手術リスクが高く、手術適応は慎重を期す必要があります。手術でも嚢胞切除ではなく、嚢胞部分や破裂した部分を中心に特殊なシートを貼付し破裂した胸膜を補強し修復する場合もあります。また手術ではなく、胸膜癒着療法の適応になることもあります。
感染症
外科の対象となるのは、結核、非定型抗酸菌症、真菌症などで、抗菌薬治療で対処困難な難治性の慢性感染症になります。結核は当院での治療は行えませんので、疑われた場合や診断された場合には、適切に関連施設へ転院の上、治療を行っています。病態としては、肺に感染症が起こる肺炎、炎症性腫瘤、肺膿瘍、胸腔内に感染が起こる膿胸などがあります。また、高齢者をはじめとして、糖尿病や肝臓病、ステロイド投与や抗癌剤治療によって、手術後に組織修復が不良になり、気管支や肺の傷が治らずに感染を起こすことがあり、外科的治療の適応になります。
治療法は、肺切除に加え、膿を外に出すために管を入れるドレナージが行われます。場合によっては、膿の排出をよくするために、全身麻酔下に胸腔鏡で感染部位を確認します。感染した膜や隔壁を除去し、良好にドレナージが行えるように工夫しており、早期治癒をめざします。さらに、慢性的な膿胸になり、感染が制御できない場合には、膿胸腔を開放し浄化を待つ開窓術を行っています。開窓術後は、ガーゼ交換を毎日行い、腔内の浄化を待ち、その後胸壁の筋肉を腔に充填することで腔を閉鎖します。肋骨を切除し、胸郭自体の形を変えて、腔を閉鎖することもあります。
最近では、腔を縮小させるために、陰圧補助閉鎖治療システム(V.A.C. 、Vacuum Assisted Closure)を用いた、膿胸治療を行っております。V.A.Cは慢性、難治性の創傷の治療に用いられる技術であり、患部環境を被覆し管理された負圧を掛けることによって、慢性の局所創傷の治療を促進させるため、腔の早期の縮小を期待できます。
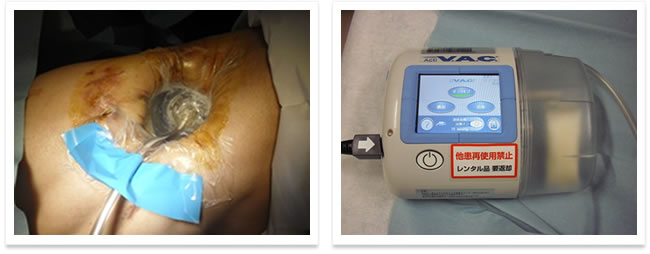
実際に行っている陰圧補助閉鎖治療システム(V.A.C.)療法
最新の術前術後管理
最新の胸腔ドレナージシステム
肺の術後には、肺の切離断端から空気が漏れるため、持続的に胸腔内から空気を吸い出す必要があります。手術の最後に胸の中にチューブを留置し、持続吸引器につないで、持続吸引器に接続します。当院では、デジタルモニターにより空気漏を定量化できる小型ポータブル持続吸引器(トパーズ®)を日本で初めて導入し、現在では標準で使用しています(病棟に10台常備)。従来の吸引器より軽量であり、術後の離床が促進され、術後合併症を減らすことができます。また、同時に入院期間の短縮につながります。

周術期呼吸器リハビリテーション
阪大病院呼吸器センターでは、医師、看護師、理学療法士、作業療法士から構成される、専属の呼吸器リハビリテーションチームを設置しており、合併症軽減と早期退院を目的とした、周術期呼吸器リハビリテーションを積極的に行っております。術前は患者さんの呼吸機能、運動能力を把握し、患者さん一人一人に適切な呼吸法や排痰法を指導しています。術後に酸素吸入が遷延したり、ADL低下患者さんに対しても、できる限り術前と同じ状態で退院していただけるよう、呼吸器リハビリを取り入れています。
肺移植登録患者さんに対しては、移植待機中に可及的に体力・筋力を落とさないような運動法、呼吸負荷を軽減するような生活動作法などの指導を行い、術前から移植後早期回復を視野に入れた、呼吸器リハビリを行っております。術後は当院独自のリハビリテーション進行表に基づき、患者さんそれぞれの心肺・身体機能に応じた個別プログラムを作成し、退院後の生活を視野にいれた早期退院へ向けたリハビリを行っています。
また、院内だけの活動ではなく、阪大病院呼吸器センター主催の医療従事者向けの呼吸器リハビリテーション講習会も行っており、地域の医療施設に向けた情報発信も積極的に行っております。
その他
胸腔鏡下生検術
主病巣が肺癌や縦隔腫瘍のように胸腔内に限局しておらず、全身疾患でも胸腔内に病変を認めることがあります。そのような場合、血液検査や、画像検査などの負担の少ない検査で診断がつかないことがあり、確定診断目的に手術により、病変の一部を採取する必要があることがあります。手術は全身麻酔下にて胸腔鏡を用いた創部の小さい負担の少ない手術を行うことが多いですが、症例によっては通常の開胸手術にて診断することもあります。
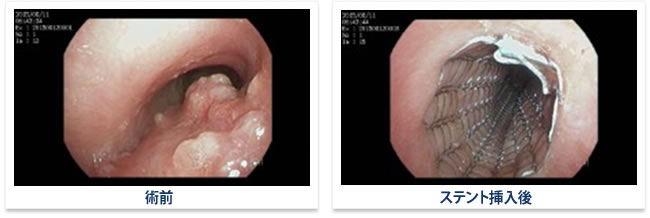
気管ステント・気道異物除去
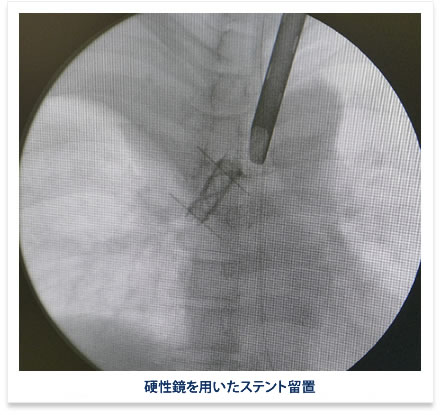
悪性腫瘍や感染、炎症、または気道異物などにより気道(気管・気管支)が狭窄し呼吸困難を来すような緊急対応を要する病態に対して、内腔を保持するために様々な材質の筒(ステント)を挿入して空気の通り道を確保する方法です。硬性鏡と呼ばれる特殊な器具を気管に挿入し(図)、麻酔科医師による適切な呼吸管理下に手術を行います。気道異物は長い鉗子を用いて異物を摘出し、気道を狭くする腫瘍があればレーザーで焼灼し除去した上で、細長い風船のようなもので(バルーン)で拡張し、ステントと呼ばれるパイプのようなものを挿入し狭窄を解除します。ステント挿入後は速やかに呼吸困難が改善します。
但し、特殊な治療法であるため症例の寄っては保険適用外で、自費診療になることもあります。
また、当科では、硬性気管支鏡による気道拡張術も積極的に行っています。全身麻酔下に太い筒を気道に挿入して、様々な器具を用いて気道内の処置(手術)が可能であり、ほとんどの場合緊急的に行います。
肺移植
肺移植は重症呼吸不全や肺高血圧症で他に有効な治療手段がなく生命の危険が迫っている患者さんに適応されます。薬物治療などの内科的治療によってもその進行が抑えられず予後が限定される場合に、患者(レシピエント)の肺を提供者(ドナー)から提供された肺と置き換える医療です。
精密検査により肺移植適応評価を行い、院内および近畿肺移植検討会で審査し、さらに中央肺移植適応検討委員会で審査され、適応と判定された後に日本臓器移植ネットワークへ登録し移植待機となります。肺移植は手術関連死亡が10%程度の非常にリスクの高い治療であり、手術に際しては多くの外科医によるチームで手術が行われます。順調な経過であれば提供いただいた肺がレシピエントの体内で生着し(図1)、日常生活や社会復帰が可能となります。本邦の脳死肺移植後の5年生存率は70-75%であり、世界と比較して良好な成績を得ています(日本肺および心肺移植研究会Registry Report 2024より)。
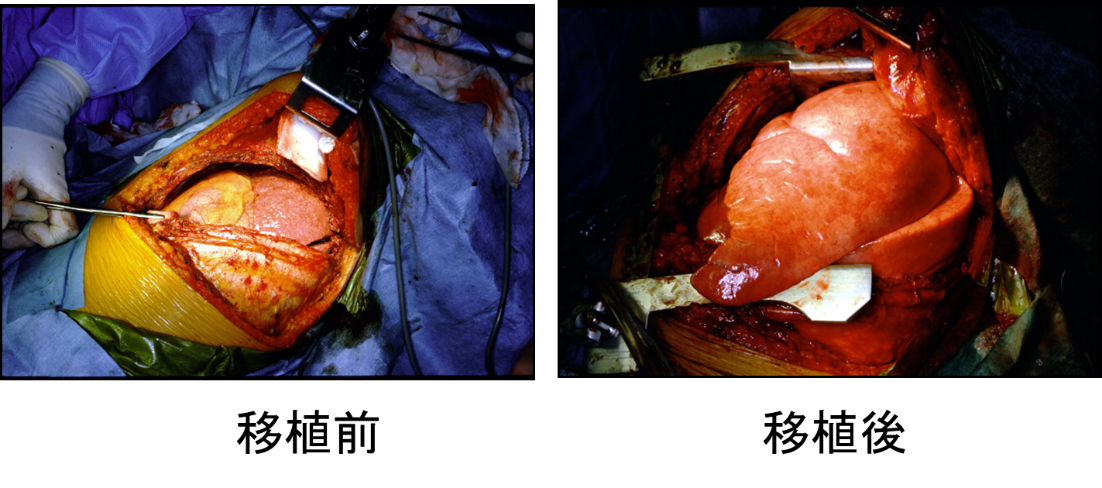
図1 移植前後の写真
肺移植には、脳死肺移植と生体肺移植の2種類があります。脳死状態のドナーから肺を提供していただき、レシピエントに移植することを脳死肺移植といいます。一人のドナーから両方の肺を提供いただき移植することを両肺移植、片方の肺を提供いただき移植することを片肺移植といいます(図2)。どちらの術式を選択するかは、レシピエントの疾患や提供いただく肺の状態によって、肺移植チームが判断します。
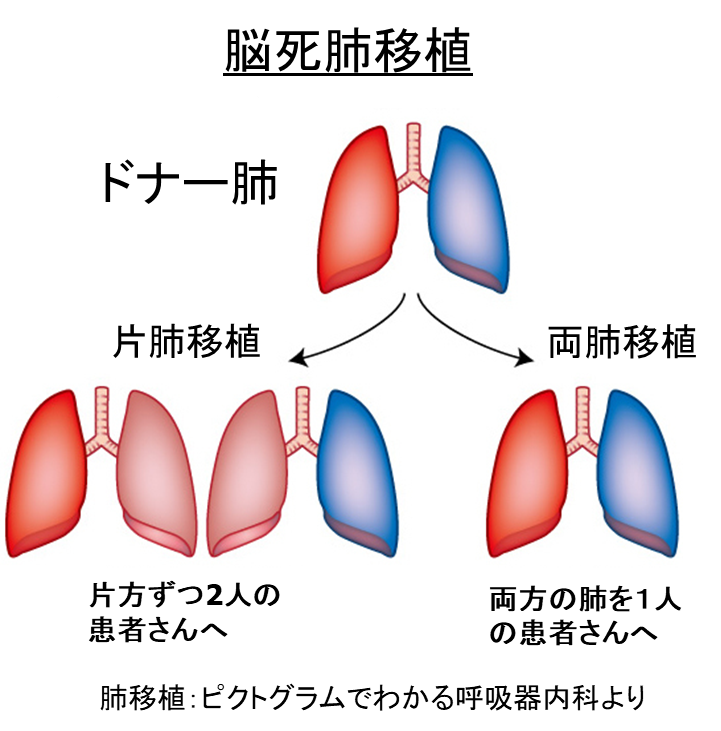
図2 脳死肺移植(両肺移植と片肺移植)
現在は国内11施設で肺移植が行われていますが、当科は臓器移植法施行後、1例目の脳死肺移植を実施してから現在までに(令和7年4月)に計94例(脳死肺移植83例と生体肺葉移植11例)の実績があります。2010年7月の臓器移植法の改正により、家族の同意により脳死下臓器提供が可能になりました。これに伴い、国内の脳死肺移植手術数が増加しつつあります(図3)。
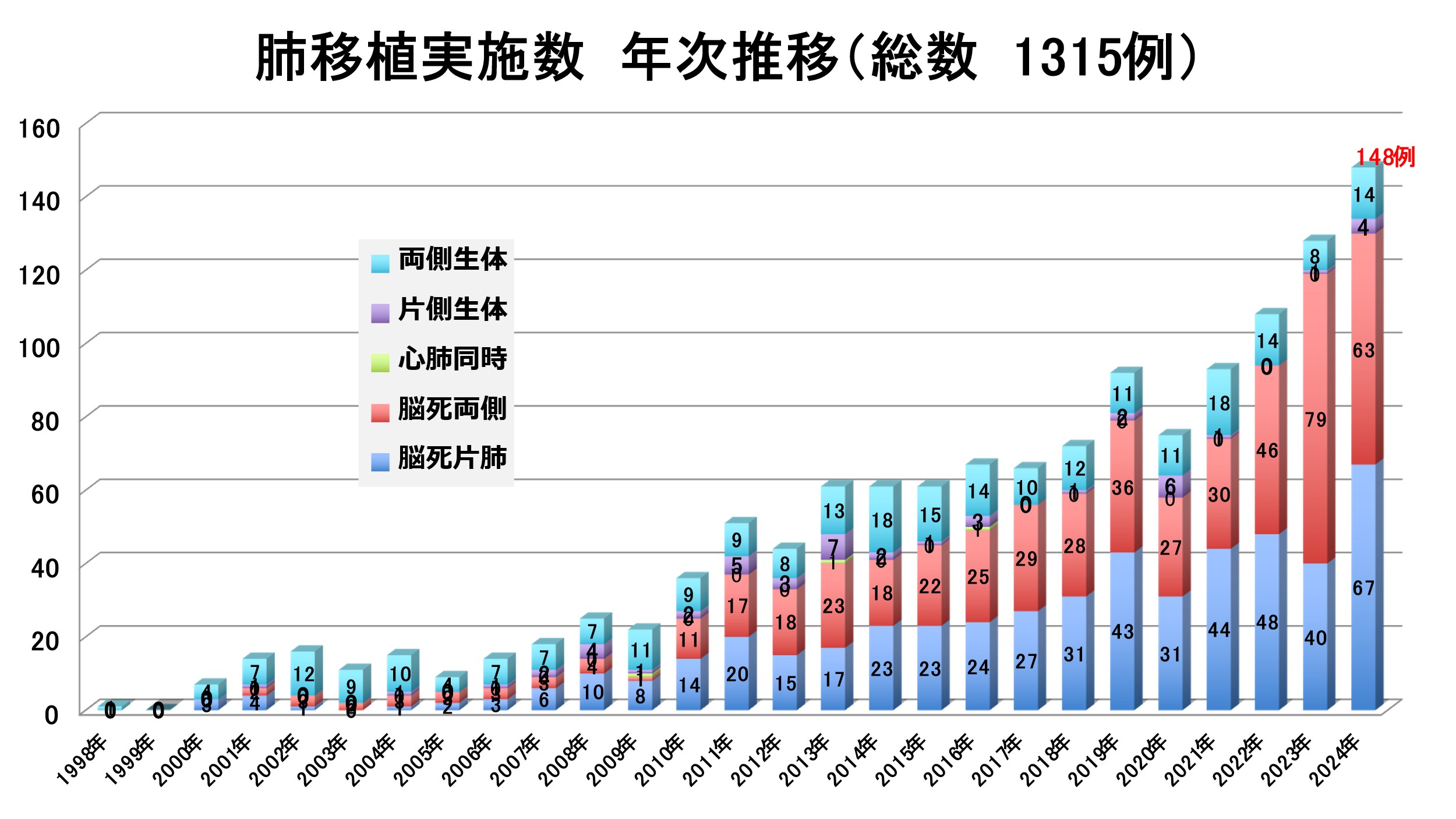
図3 本邦における肺移植実施症例数
当院肺移植グループには、主に大阪府下と阪神間の大学病院や呼吸器センター病院から、症例のご紹介をいただいております。国内における脳死肺移植症例数が増加するとともに、当科への紹介数も徐々に増加傾向です(図4)。また当科では心臓血管外科との強い連携で、心疾患を合併する両肺移植を積極的に行っていることを特徴とし、他の肺移植実施施設からもご紹介を受けております。小児科と連携することで18歳未満の小児肺移植にも対応しており、2018年には国内で2例目の6歳未満の脳死肺移植を行いました。また当科は国内3施設しかない心肺同時移植施設で、これまでに3例の心肺同時移植を行いました。
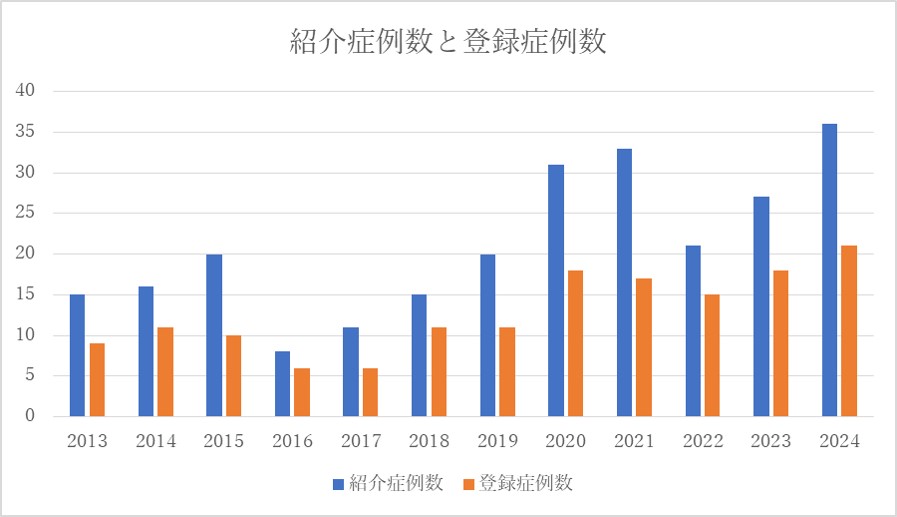
図4 過去10年における当院肺移植グループへの紹介数と登録症例数
移植適応評価から移植手術までは、呼吸器センター(呼吸器内科、呼吸器外科、呼吸器リハビリチーム)で診療にあたります。移植手術後は、集中治療部・ICUと呼吸器センターが連携し、綿密な術後管理を行います。状態が安定してからは呼吸器リハビリチームによるリハビリプログラムを通じて、術後早期回復をめざし退院まで包括的に移植患者さんの治療に当たっています。退院後は紹介元の病院と綿密に連携をとりつつ、当科にも定期的に外来通院をしていただきます。
肺移植治療の対象となるレシピエントは、下記の条件を満たす方です。
- 治療に反応しない慢性進行性肺疾患で、肺移植以外に患者の生命を救う有効な治療手段が他にない
- 移植医療を行わなければ、残存余命が限定されると臨床医学的に判断される
- レシピエントの年齢が、原則として、両肺移植の場合55才未満、片肺移植の場合には60歳未満である
- レシピエントが精神的に安定しており、移植医療の必要性を認識し、これに対して積極的態度を示すとともに、家族および患者を取り巻く環境に充分な協力体制が期待できる
- レシピエントが移植手術後の定期的検査と、それに基づく免疫抑制療法の必要性を理解でき、心理学的・身体的に充分耐えられる
肺移植が必要と考えられるレシピエントでも、肺移植による救命が難しい場合があります。下記のような問題がある場合には、肺移植の適応から除外します。
- 肺外に活動性の感染巣が存在する
- 他の重要臓器に進行した不可逆的障害が存在する(悪性腫瘍、骨髄疾患、冠動脈疾患、高度胸郭変形症、筋・神経疾患、肝疾患(T-Bil>2.5mg/dL)、腎疾患(Cr>1.5mg/dL、Ccr<50mL/min))
- きわめて悪化した栄養状態
- 最近まで喫煙していた症例
- 極端な肥満
- リハビリテーションが行えない、またはその能力が期待できない症例
- 精神社会生活上に重要な障害の存在
- アルコールを含む薬物依存症の存在
- 本人および家族の理解と協力が得られない
- 有効な治療法のない各種出血性疾患及び凝固異常
- 胸膜に広範な癒着や瘢痕の存在
- HIV(human immunodeficiency virus)抗体陽性
肺移植の対象となる具体的な呼吸器疾患は以下の通りです。
- 肺高血圧症(肺動脈性肺高血圧症、アイゼンメンジャー症候群など)
- 特発性間質性肺炎
- その他の間質性肺炎(膠原病や薬剤が原因のものなど)
- 肺気腫
- 造血幹細胞移植後肺障害
- 肺移植合併症(気管支吻合部狭窄など)
- 肺移植後移植片慢性機能不全(CLAD)
- その他の呼吸器疾患
- 気管支拡張症
- 閉塞性細気管支炎
- じん肺
- ランゲルハンス細胞組織球症
- びまん性汎細気管支炎
- サルコイドーシス
- リンパ脈管筋腫症
- 嚢胞性線維症
- 上記に該当しないその他の疾患
肺移植適応決定のためには様々な検査が必要となります。これらの検査を大阪大学病院で行うか、主治医(紹介医)のもとで行うかは患者さんの病状にもよりますので、移植コーディネーターに御確認下さい。患者さんに来院していただくのが理想的ですが、病状によっては、移植医が通院中あるいは入院中の病院へ往診することも行っております。
移植登録してから脳死肺移植に至るまでに、ある程度の待機期間が必要なのが現状です。手遅れにならぬよう、紹介医の先生には酸素吸入が始まった段階で、早目のご相談をお願いします。呼吸機能にまだ余力がある方については当院でも外来診察を行い、移植の最適な時機を逸しないようにフォローさせていただいております。ご病状の程度にかかわらず、どうかお気軽にご相談ください。
肺移植に関する相談は、大阪大学医学部附属病院移植医療部までご連絡ください。
ホームページ:http://www.osaka-transplant.com/
TEL:06-6879-5053
E-mail:handaihaiisyoku@thoracic.med.osaka-u.ac.jp
日本肺および心肺移植研究会のホームページから、認定11施設共通の「肺移植のためのガイドブック」がダウンロードできますので、ご参照ください。
